Páteř zahrnuje krční, hrudní a lumbosakrální úseky a skládá se z 33-34 obratlů umístěných nad sebou a spojených do jednoho řetězce. Pro rovnoměrné rozložení zátěže na páteř při každodenní fyzické aktivitě a při vzpřímené poloze těla má páteř fyziologické (normální) křivky. Dvě křivky konvexní dopředu v krční a bederní oblasti (lordóza) a dvě konvexní dozadu v hrudní a sakrální oblasti (kyfóza). Mezi obratli jsou meziobratlové ploténky - chrupavka, které plní funkci tlumení nárazů a skládají se z nucleus pulposus a vazivového prstence, který jej obklopuje.
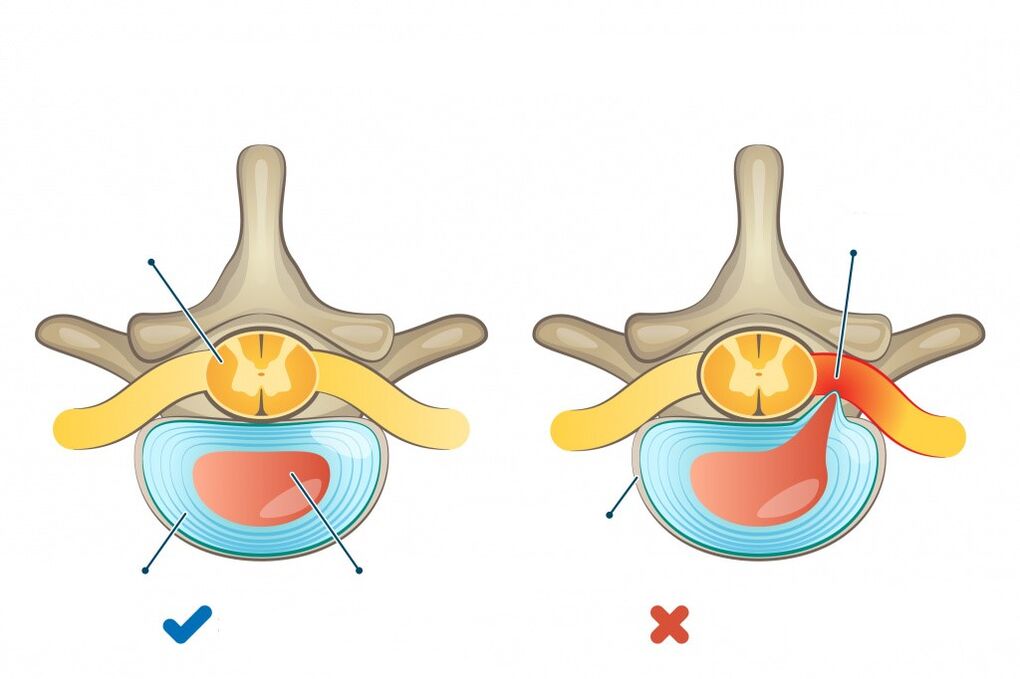
Spinální osteochondróza je chronické onemocnění charakterizované rozvojem degenerativně-dystrofických změn na meziobratlových ploténkách s následným zapojením přilehlých obratlů a okolních tkání do procesu.
V současné době lékaři častěji používají širší termín „dorsopatie“ k označení bolesti v zádech a krku a někdy jím nahrazují pojem „osteochondróza“. Dorzopatie zahrnuje bolest šíje (cervikalgie), krku a hlavy (cervikokranialgie), krku a ramen (cervikobrachialgie), bolest na hrudi (thorakalgie), bolest dolní části zad (lumbodynie), bolest dolní části zad vyzařující do nohy (lumboischialgie).
Příčiny spinální osteochondrózy
K dnešnímu dni neexistují přesné údaje o příčinách degenerativních změn na páteři. Existuje řada teorií, které uvažují různé faktory: involuční (involuce – zpětný vývoj, zpětný pohyb), mechanické, imunitní, hormonální, dysmetabolické (metabolické), cévní, infekční, funkční a dědičné. Nejběžnější je involutivní teorie, podle které dochází k lokálnímu (lokálnímu) předčasnému stárnutí chrupavek a kostí v důsledku předchozího mechanického nebo zánětlivého poškození. Podle této teorie je rozvoj degenerativních změn na páteři geneticky předurčen a výskyt onemocnění s odpovídajícími klinickými projevy je dán vlivem různých endogenních (vnitřních) a exogenních (vnějších) faktorů.
Pravděpodobnost osteochondrózy se zvyšuje s věkem, v přítomnosti nadváhy, sedavého životního stylu a špatné fyzické zdatnosti na jedné straně a těžké fyzické práce a vystavení vibracím na straně druhé.
Zátěž na páteř se zvyšuje úměrně s nárůstem tělesné hmotnosti, takže lidé s nadváhou trpí přetížením i v podmínkách mírné aktivity; situaci zhoršuje sklon k pohybové nečinnosti v důsledku špatné tolerance k pohybové aktivitě.
Psychoemocionální stres spojený se sedavým způsobem života způsobuje napětí jednotlivých svalových skupin, změny svalového tonusu, pohybových vzorců – držení těla, chůze. K deformaci meziobratlových plotének přispívá i rozvoj skoliózy - laterální zakřivení páteře, patologická kyfóza a lordóza (zhoršení fyziologických křivek).
Klasifikace onemocnění
Podle lokalizace:
- osteochondróza krční páteře;
- osteochondróza hrudní páteře;
- osteochondróza bederní a sakrální páteře.
Podle fáze onemocnění:
- exacerbace (maximální počet klinických projevů);
- remise (absence klinických projevů).
V závislosti na tom, které formace jsou patologicky postiženy, se rozlišují postižené struktury páteře:
- Reflexní syndromy - reflexní napětí inervovaných svalů, nebo svalově-tonické poruchy (svalové křeče), cévní, vegetativní, dystrofické - vznikají při podráždění receptorů bolesti.
- Kompresní syndromy se často vyvíjejí na pozadí protruze (vyboulení, protruze meziobratlové ploténky za páteř bez narušení integrity vazivového prstence) nebo herniace ploténky v důsledku komprese nervového kořene, míchy nebo cévy (podle toho se rozlišují radikulopatie, neuropatie, myelopatie, radikuloischemický syndrom).
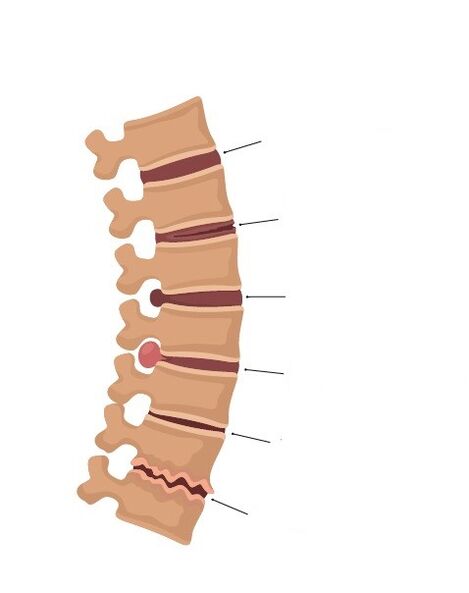
V závislosti na fázi vývoje procesu existují:
- Stádium intradiskálního patologického procesu (chondróza). Během tohoto období dochází k intradiskálnímu pohybu nucleus pulposus. Nucleus pulposus proniká do jeho vnějších vláken trhlinami ve vazivovém prstenci. V důsledku toho dochází k podráždění nervových zakončení a vzniku bolesti.
- Stádium nestability nebo ztráty fixační schopnosti postižené ploténky, kdy dochází k posunu nadložního obratle vůči základnímu. V tomto období se může tvořit syndrom nestability, reflexní a dokonce kompresní syndromy.
- Fáze tvorby herniovaných meziobratlových plotének v důsledku porušení integrity vazivového prstence, který může komprimovat sousední neurovaskulární formace, včetně kořene míšního nervu.
- Stádium fibrózy meziobratlových plotének a tvorba okrajových osteochondrálních výrůstků obratlových těl, což vede k nehybnosti obratlů a kompenzačnímu zvětšení plochy jejich opory na vadných ploténkách. V některých případech mohou tyto kostní výrůstky, stejně jako herniace disku, komprimovat sousední neurovaskulární formace.
Příznaky osteochondrózy
Příznaky osteochondrózy závisí na oblasti poškození páteře a stupni změn v ní, může být narušena funkce vnitřních orgánů.
Osteochondróza krční páteře je charakterizována bolestí v krku, která se při pohybu zesiluje, vyzařuje do paže a je doprovázena necitlivostí prstů.
Jsou možné stížnosti na bolesti hlavy v okcipitální oblasti, závratě, tinitus, ztmavnutí očí nebo blikání skvrn před očima.
Při postižení hrudní páteře mohou pacienti pociťovat bolesti v oblasti srdce, v mezilopatkové oblasti, dlouhotrvající bolest nebo tlak, často ostrá, bodavá, ostrá.
Mohou se objevit nebo zesílit při hlubokém dýchání, při ohýbání a otáčení těla, při zvedání paží, kýchání, kašli. Může se objevit pocit znecitlivění kůže na hrudi, břiše a zádech.
Při osteochondróze lumbosakrální oblasti pacienti zaznamenávají ztuhlost pohybu, bolest v dolní části zad, která může vyzařovat do jedné nebo obou nohou, se zesiluje při ohýbání, otáčení těla, chůzi, zvedání těžkých předmětů.
Možné vegetativní poruchy: chlad nohou při teplotě příjemné pro zbytek těla, bledost kůže nohou. Objevuje se pocit necitlivosti, parestézie (pocit mravenčení) kůže nohou a hýždí.
Diagnóza onemocnění
Instrumentální diagnostika zahrnuje radiografii páteře k vyloučení traumatických poranění, vrozených strukturálních anomálií a identifikaci kostních výrůstků. Studie je také prováděna s funkčními testy - snímáním snímků během flexe a extenze v krční a bederní oblasti, aby se vyloučilo patologické posunutí obratlů vůči sobě navzájem.






















